Listen to the article
C’est l’histoire d’une Belge de 73 ans, atteinte de bronchopneumopathie obstructive chronique (BPCO) sévère. Depuis plusieurs jours, ses difficultés respiratoires s’étaient aggravées, l’obligeant à augmenter le débit de son oxygène à domicile, passé de 2 à 6 litres par minute. Un matin, son mari la trouve inconsciente, probablement depuis plusieurs heures. Les secours sont appelés en urgence.
À leur arrivée, les médecins découvrent une patiente obèse (104 kg pour 1,55 m), atteinte d’insuffisance rénale chronique, plongée dans un coma profond (score de Glasgow : 3 sur 15). Sa saturation en oxygène n’est plus que de 50 %, bien en dessous de la norme pour ce type de patient (88-92 %). Elle est immédiatement intubée.
Une injection rapide de kétamine est administrée par voie intraveineuse : un bolus, c’est-à-dire une dose injectée en une fois, pour agir très vite. La kétamine est souvent utilisée en situation d’urgence pour induire une sédation rapide, notamment lors de détresse respiratoire nécessitant une intubation. En plus de ses effets sédatifs et antalgiques rapides, la kétamine, contrairement à d’autres anesthésiques, se distingue par sa sécurité cardiorespiratoire.
Administration rapide et massive de kétamine
En raison d’une erreur de compréhension sur la dilution du médicament entre le médecin urgentiste et l’infirmière, probablement favorisée par le contexte d’urgence, la dose de kétamine administrée en bolus intraveineux a dépassé deux fois et demie la dose habituelle. La patiente a ainsi reçu un bolus de 7 mg/kg, au lieu de la dose usuelle, généralement comprise entre 1 et 2 mg/kg.
L’intubation a été réussie du premier coup, mais elle s’est accompagnée d’un net ralentissement de la fréquence cardiaque (bradycardie sévère). La saturation en oxygène est tombée à 15 %, avant de remonter progressivement à 80 % après cinq minutes de ventilation mécanique. Les premières mesures ont montré une hypercapnie majeure, autrement dit une élévation très importante du taux de dioxyde de carbone (CO₂) dans le sang.
À son admission, une heure plus tard, au centre hospitalier universitaire de Liège, la patiente présente une saturation redevenue normale, une tension artérielle stable (140/70 mmHg). Elle est sédatée afin de faciliter les gestes médicaux et d’assurer son confort, ventilée pendant 24 heures, puis extubée dès son réveil. Après une semaine en réanimation, puis sept jours en pneumologie, elle regagne son domicile.
Deux semaines plus tard, alors qu’elle s’apprête à quitter l’hôpital, les médecins du Coma Science Group de l’université de Liège viennent l’interroger pour comprendre l’impact d’une telle dose de kétamine sur son vécu. Pauline Fritz, Charlotte Martial et leurs collègues ont souhaité la rencontrer pour plusieurs raisons liées aux effets particuliers de la kétamine, administrée à forte dose chez une patiente septuagénaire.
La kétamine est un anesthésique dissociatif, en ce sens qu’elle provoque une dissociation entre la conscience, la perception sensorielle et l’environnement. Utilisée à fortes doses dans un cadre récréatif, elle peut entraîner des visions déformées des personnes et des objets, une perception d’arrêt du temps et une sensation de dépersonnalisation. Cet état peut évoluer vers des expériences de sortie du corps. Enfin, la kétamine génère de fortes distorsions perceptives, telles que la dissolution de l’ego et un sentiment d’interconnexion profonde.
Ces caractéristiques phénoménologiques, qui présentent d’étonnantes analogies avec les expériences de mort imminente (EMI ou NDE pour Near-Death Experience en anglais), intéressent particulièrement les chercheurs en neurosciences travaillant sur les états de conscience altérée. Des études prospectives menées auprès de patients confrontés à des situations mettant en jeu leur pronostic vital (par exemple, arrêt cardiaque ou séjour en soins intensifs) ont suggéré une prévalence des EMI comprise entre 4 % et 23 %.
Deux entretiens pour explorer l’EMI et son retentissement
La patiente participe à deux entretiens semi-structurés : le premier a lieu à l’hôpital, le jour de sa sortie (quatorze jours après son admission en urgence), et le second, à son domicile, deux mois après l’épisode initial. Lors du premier entretien, elle est soumise au Near-Death Experience Content (NDE-C), une échelle conçue pour repérer la présence éventuelle d’une expérience de mort imminente. Ce test est de nouveau conduit lors du second entretien, soixante-quinze jours après son admission.
Par ailleurs, la patiente est invitée à raconter librement ce qu’elle a vécu, avant de répondre à une série de questions ouvertes et à choix multiples portant sur cette expérience. Ces questions visent à explorer le caractère de réalité de l’épisode ainsi que son influence possible sur divers aspects de sa vie : sentiment de bien-être, estime de soi, relations avec autrui, perception de la religion et de l’amour, conscience de soi et signification globale de l’expérience.
Expérience de sortie hors du corps
La patiente, parfaitement orientée dans le temps et l’espace, raconte spontanément ce qu’elle a vécu : « Je suis arrivée comme sur une passerelle, tout était entièrement blanc. Il y avait beaucoup de monde, je suppose que c’étaient des membres de ma famille… Et au-delà de cette foule, il y avait une grande lumière qui, bien que brillante, était apaisante. J’espère la revoir un jour. […] Il ne faut pas avoir peur de la mort. […] À un moment, quelqu’un ou quelque chose, je ne sais pas, a posé une main sur moi. Je n’ai pas pu passer. Cette personne, cet ange, se tenait entre les gens et moi. Je ne pouvais pas traverser, ce n’était pas mon heure ». Elle décrit aussi s’être vue d’en haut, allongée dans un cercueil.
La patiente souligne à quel point cette expérience a été profondément positive pour elle, ajoutant que, depuis cet événement, elle chante chaque jour pour exprimer l’amour ressenti à ce moment-là. Son mari confirme ce changement, précisant qu’elle a retrouvé une joie de vivre qui lui manquait depuis plusieurs années.
Enfin, la patiente confie qu’il lui arrive parfois de sentir une « présence », comme si quelqu’un veillait sur elle.
Son score à l’échelle NDE-C est de 34 sur 80, largement supérieur au seuil de 27 sur 80 qui permet de qualifier une expérience de mort imminente.
À deux mois d’intervalle, certains souvenirs s’effacent, d’autres émergent
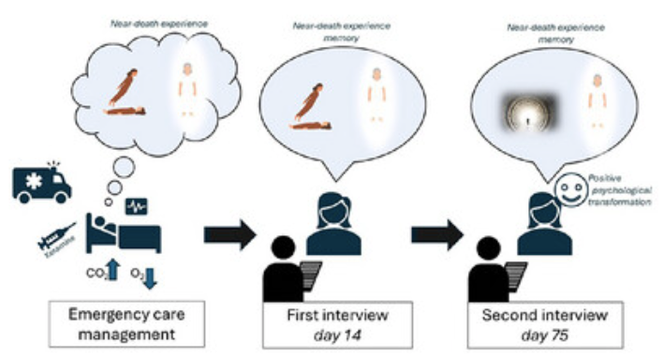
Deux mois plus tard, un second entretien a lieu à son domicile. Cette fois, la patiente réitère la sensation fréquente d’une « présence ». Pour elle, il s’agit toujours de la même entité, perçue de manière constante.
Elle évoque à nouveau la lumière, la paix et le bien-être éprouvé, mais ne mentionne plus l’expérience de sortie de son propre corps, ni spontanément, ni en réponse à une question lors du test NDE-C. Cette observation suggère que la mémoire de telles expériences évolue au fil des premières semaines, avant de se consolider durablement. Elle interroge donc la fiabilité du score global NDE-C pour évaluer ces vécus, en particulier dans les semaines suivant l’événement.
De précédentes études ont montré une stabilité remarquable des souvenirs d’expériences de mort imminente, mais elles portaient sur des récits recueillis vingt ans après les faits, donc déjà consolidés. Ici, au contraire, le suivi révèle que le contenu même du souvenir évolue dans les tout premiers mois suivant l’épisode, avant de se fixer durablement.
Ces résultats soulignent la nécessité de mener des recherches prospectives, afin d’évaluer la dynamique du rappel des EMI : autrement dit, observer comment les souvenirs fluctuent à mesure que la mémoire se stabilise.
Le score global à l’échelle NDE-C demeure élevé (34/80), bien que certains éléments aient changé : des thèmes disparaissent, d’autres apparaissent. Ainsi, la sensation d’un « passage » – qui désigne l’impression de traverser une zone de transition ou un point d’entrée, comme un tunnel ou une porte -, absente lors du premier entretien, apparaît lors du second. À l’inverse, d’autres dimensions, comme l’harmonie ou l’unité, ne sont plus mentionnées.
Les questionnaires psychométriques montrent que l’expérience n’entraîne qu’une dissociation minimale de la conscience : la patiente reste très connectée à la réalité, avec un score très bas à la Dissociative Experience Scale. En revanche, une dissolution partielle du sens habituel de l’ego est observée (score 60/100 à la Ego Dissolution Scale), traduisant un relâchement modéré du sentiment de soi, sans perte totale d’identité.
La mémoire de l’épisode demeure particulièrement vivace : la patiente garde le souvenir d’une expérience chargée d’émotion, précise jusque dans ses détails visuels, et perçue comme profondément cohérente, exacte et porteuse d’un sens exceptionnel.
À travers les questions ouvertes, elle exprime un profond changement intérieur : plus d’empathie, plus d’amour pour les autres, une compréhension plus large du sens de la vie. Elle ne rapporte aucune conséquence négative – ni anxiété, ni cauchemars, ni repli – et qualifie cette expérience comme l’un des événements les plus marquants de son existence. Ces changements correspondent aux effets secondaires fréquemment observés après une expérience de mort imminente.
Il est à noter que trois examens d’imagerie cérébrale ont été réalisés : une IRM en 2021, puis deux scanners en 2022 et 2024. L’IRM montrait de légères altérations vasculaires chroniques, sans signe de gravité. Les scanners ultérieurs ne révèlent aucune évolution notable ni aucun signe de maladie neurodégénérative sous-jacente.
EMI dans un contexte biologique et pharmacologique complexe
Ce cas, rapporté en octobre 2025 dans la revue Brain and Behavior, illustre comment une combinaison simultanée de troubles physiologiques – hypoxie (réduction des apports en oxygène), hypercapnie (excès de CO₂ dans le sang), bradycardie (ralentissement du rythme cardiaque) – et de facteurs pharmacologiques (dose élevée de kétamine) peut s’accompagner d’une expérience de mort imminente. Chacun de ces éléments, pris isolément ou combinés, peut avoir contribué à l’EMI.
La kétamine agit en modifiant l’équilibre naturel du cerveau entre excitation et inhibition. Elle bloque certains récepteurs appelés NMDA, ce qui freine l’activité de neurones régulateurs et réduit la libération de GABA, un neurotransmetteur qui régule normalement l’activité cérébrale. Cette diminution du GABA entraîne une stimulation accrue des neurones excitateurs, notamment dans le cortex.
Cette cascade pharmacologique peut provoquer des modifications profondes de la perception, des sensations de décorporation (impression de sortir de son corps), ainsi qu’un sentiment d’émerveillement, de bien-être intense et de connexion profonde au monde. Ces effets sont fréquemment observés lors d’expériences sous kétamine et rappellent ceux décrits au cours d’expériences de mort imminente, comme celle rapportée par cette patiente.
Hypoxie sévère et hypercapnie marquée
Bien que le score obtenu à l’échelle NDE-C confirme que la patiente a vécu une expérience de mort imminente, il demeure impossible d’en déterminer la ou les causes exactes.
Dans ce contexte, les auteurs soulignent qu’il est « impossible de distinguer les effets pharmacologiques de la kétamine des changements neurophysiologiques concomitants provoqués par la situation médicale critique de la patiente ». En d’autres termes, l’expérience rapportée pourrait avoir été façonnée à la fois par le médicament et par le déséquilibre hypoxique et hypercapnique présent au moment de l’événement.
Les auteurs ajoutent toutefois qu’en raison de la forte dose administrée et du chevauchement bien documenté entre les effets de la kétamine et les caractéristiques phénoménologiques des EMI, le médicament seul pourrait avoir suffi à déclencher certains aspects typiques du vécu, voire à en amplifier ou précipiter l’émergence.
Le récit de la patiente, au-delà de son aspect singulier, souligne l’importance pour les cliniciens de reconnaître ces expériences subjectives, parfois bouleversantes, vécues dans un contexte médical critique et pouvant avoir des effets psychologiques profonds, parfois positifs, parfois déstabilisants.
« Ce cas souligne la nécessité de sensibiliser les cliniciens à la réalité clinique des expériences de mort imminente (EMI). Des outils simples et rapides d’utilisation, comme l’échelle NDE-C, pourraient les aider à repérer les patients ayant vécu ce type d’expérience. Cela leur offrirait la possibilité d’en parler, de bénéficier d’un accompagnement adapté si besoin et de mieux comprendre le sens de ce qu’ils ont vécu », concluent les auteurs de l’article.
Pour en savoir plus :
LIRE aussi : L’hallucinogène DMT mime les effets d’une expérience de mort imminente










8 commentaires
L’article souligne l’importance de la préparation en cas de crise respiratoire. Les patients BPCO devraient-ils tous en recevoir ?
Non, cela dépend des cas. Mais une meilleure éducation sur les signes d’alerte serait utile.
Intéressant de noter que la kétamine a des propriétés utiles pour des patients cardiaques. Une alternative prometteuse ?
Une patiente en si mauvais état, la kétamine était-elle la seule option ? J’imagine les ressources limitées des secours.
En urgence absolue, oui. La kétamine agit rapidement avant que le patient ne soit dans un état encore plus critique.
Fascinant de voir les effets de la kétamine dans des situations critiques. Est-ce courant dans les cas de BPCO sévère ?
Mais cela pose des questions éthiques sur son usage en urgence. Des effets à long terme sont-ils documentés ?
Oui, elle est souvent utilisée pour son action rapide et sûre. Moins de risques que d’autres anesthésiques.